درمانی
مکان
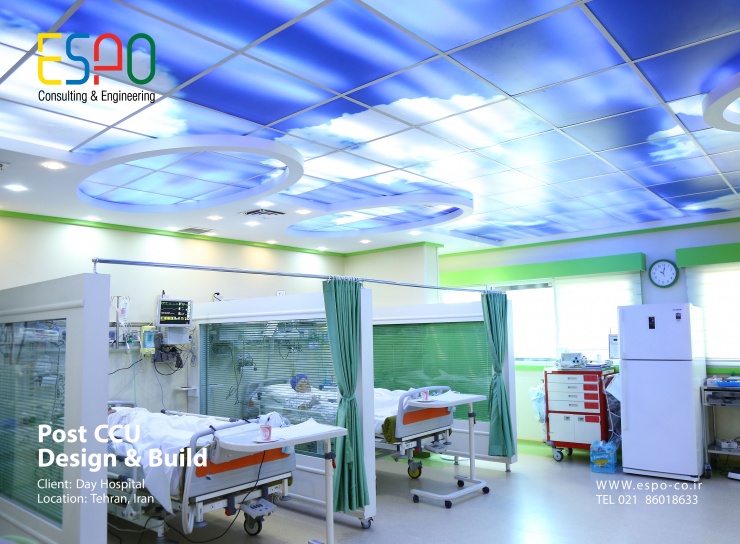
تهران
کارفرما
بیمارستان دی
مساحت
10000 مترمربع
طراحی و اجرای Post CCU بیمارستان دی
Post CCU (پست سیسییو)، CCU و بخش بستری هر کدام از بخشهای بیمارستانی هستند که برای مراقبت از بیماران در مراحل مختلف بهبودی و درمان طراحی شدهاند و تفاوتهای کلیدی بین آنها به سطح نیازهای مراقبتی و پایش بیماران بستگی دارد.
-
CCU (بخش مراقبتهای ویژه قلب):
- این بخش برای بیماران قلبی با شرایط بحرانی یا پس از عملهای جراحی قلبی ایجاد شده است. در CCU، بیماران بهصورت مداوم توسط تجهیزات پیشرفته مانیتور میشوند و نیاز به مراقبتهای تخصصی و فوری دارند. تیم پرستاری و پزشکی در این بخش آموزشهای ویژهای برای مراقبت از بیماران قلبی دریافت کردهاند.
-
Post CCU (بخش پس از CCU):
- این بخش برای بیمارانی است که وضعیتشان بهبود یافته و نیازی به مراقبتهای مداوم و شدید CCU ندارند، اما همچنان به نظارت و مراقبتهای قلبی سبکتر نیاز دارند. Post CCU به عنوان مرحله انتقالی بین CCU و بخش بستری معمولی عمل میکند.
-
بخش بستری (Ward):
- این بخش برای بیمارانی است که نیاز به مراقبتهای تخصصی شدید ندارند و در مراحل پایانی بهبودی یا درمان قرار دارند. در این بخش بیماران تحت مراقبت پرستاران هستند، اما نیاز به پایش مداوم مانند CCU ندارند. بیماران میتوانند برای مدت طولانیتری در این بخش بمانند تا بهبود کامل حاصل شود.
تفاوتها:
- سطح مراقبت: CCU بیشترین سطح مراقبت و Post CCU سطح کمتری نسبت به CCU دارد. بخش بستری نیاز به مراقبت معمول دارد.
- پایش و تجهیزات: CCU دارای تجهیزات مانیتورینگ پیشرفته است، در حالی که Post CCU پایش کمتری دارد. بخش بستری تجهیزات مانیتورینگ دائم ندارد.
نکات و الزامات طراحی Post CCU
این بخش مخصوص بیمارانی است که بعد از سپری کردن دوران بحرانی در CCU به مراقبتهای ویژه اما کمتر حساس نیاز دارند. طراحی این بخش باید به گونهای باشد که بیماران در محیطی آرام و ایمن بهبود یابند. در ادامه به بررسی نکات کلیدی و الزامات طراحی این بخش میپردازیم:
1. موقعیت و دسترسی
- موقعیت مناسب: بخش Post-CCU باید در نزدیکی واحدهای CCU، ICU و اورژانس بیمارستان قرار گیرد تا در صورت نیاز، بیماران به سرعت به این بخشها منتقل شوند.
- دسترسی آسان برای پرسنل و تجهیزات پزشکی: راهروها و ورودیها باید به اندازه کافی عریض باشند تا عبور تختهای بیمار و تجهیزات پزشکی بهراحتی انجام شود.
2. طراحی داخلی و دکوراسیون
- رنگها و دکوراسیون آرامشبخش: استفاده از رنگهای ملایم و آرامشبخش مانند آبی روشن، سبز یا بژ در دیوارها و دکوراسیون داخلی به کاهش استرس بیماران کمک میکند.
- نورپردازی طبیعی و مصنوعی: در طراحی باید تا حد امکان از نور طبیعی استفاده شود. نور مصنوعی نیز باید ملایم و قابل تنظیم باشد تا محیط برای بیماران خستهکننده نباشد و امکان تغییر نور بر اساس شرایط روز و شب وجود داشته باشد.
3. تجهیزات پزشکی و زیرساختهای لازم
- تجهیزات پایش بیمار: هر تخت باید به تجهیزات پایش پیوسته مانند مانیتورهای قلب، فشار خون و اکسیژنرسانی مجهز باشد.
- سیستمهای اعلام خطر و دسترسی سریع: طراحی باید شامل سیستمهای هشداردهنده و احضار پرستار باشد تا بیماران و پرسنل بتوانند در مواقع اضطراری به سرعت واکنش نشان دهند.
- دسترسی به تجهیزات احیا: دستگاههای احیا مانند دفیبریلاتور و تجهیزات تنفسی باید در نزدیکی هر اتاق یا در بخش عمومی بهسرعت قابل دسترس باشند.
4. فضای بیمارستانی و تختها
- فضای کافی بین تختها: هر تخت باید فاصله کافی از تختهای دیگر داشته باشد تا امکان انجام فعالیتهای پزشکی و خصوصیسازی برای بیماران فراهم باشد. فاصله استاندارد معمولاً حداقل 2.5 تا 3 متر است.
- حریم خصوصی بیماران: استفاده از پارتیشنها یا پردههای قابل حرکت برای تفکیک بصری و ایجاد حریم خصوصی بین بیماران الزامی است.
- تختهای قابل تنظیم و ایمنی: تختها باید به سیستمهای قابل تنظیم برای جابجایی بیماران و ایمنی آنها مجهز باشند.
5. سیستم تهویه و کنترل دما
- تهویه مطبوع و هوای تمیز: سیستم تهویه باید بهطور کامل هوا را تصفیه کرده و هوای تمیز و تازه را به بخش وارد کند. این سیستم باید به گونهای باشد که از رشد میکروبها و باکتریها جلوگیری شود.
- کنترل دما: دمای اتاقها باید بهصورت مرکزی و جداگانه قابل تنظیم باشد تا بر اساس نیاز بیماران و شرایط محیطی تنظیم شود.
6. فضاهای مشترک برای کادر درمانی
- ایستگاه پرستاری با دید مستقیم به بیماران: ایستگاه پرستاری باید به گونهای طراحی شود که دید کاملی از تختهای بیماران داشته باشد تا پرستاران بتوانند بهصورت مداوم بر وضعیت بیماران نظارت کنند.
- اتاق تجهیزات پزشکی و دارویی: در طراحی باید اتاقهایی برای نگهداری تجهیزات پزشکی و داروها در نظر گرفته شود که دسترسی سریع و آسانی برای پرسنل فراهم کند.
- فضاهای تفریح و استراحت کادر درمانی: فضای مناسبی برای استراحت کوتاهمدت پرسنل باید در نزدیکی بخش طراحی شود.
7. رعایت اصول بهداشتی و ضدعفونی
- مواد قابل شستشو و ضدعفونیشونده: کفپوشها، دیوارها و تمام سطوح بخش باید از موادی ساخته شوند که به راحتی قابل شستشو و ضدعفونی باشند.
- کنترل عفونت: تجهیزات خاصی مانند فیلترهای HEPA در سیستم تهویه و ضدعفونیکنندههای UV در بخش برای جلوگیری از انتشار عفونتها در نظر گرفته شود.
8. فضاهای ذخیرهسازی
- کمدهای بیمار: باید فضاهایی برای نگهداری وسایل شخصی بیماران فراهم شود که هم در دسترس باشند و هم با حفظ بهداشت طراحی شوند.
- فضای ذخیرهسازی تجهیزات پزشکی: تجهیزات پزشکی مانند دستگاههای مانیتورینگ و داروها باید در فضایی مناسب و به دور از مسیرهای تردد نگهداری شوند.
9. امکانات برای همراهان بیمار
- فضاهای استراحت برای همراهان: امکان طراحی صندلیها یا تختهای تاشو برای همراهان بیماران در نظر گرفته شود تا در صورت لزوم بتوانند در نزدیکی بیماران حضور داشته باشند.
- محل استراحت و انتظار: باید فضایی جداگانه برای انتظار و استراحت همراهان بیماران طراحی شود که به دور از شلوغی و سر و صدا باشد.
10. دسترسی به تکنولوژیهای جدید
- سیستمهای ارتباطی و هوشمند: هر اتاق باید به سیستمهای ارتباطی هوشمند مجهز باشد تا بیماران و پرسنل بتوانند بهراحتی ارتباط برقرار کنند. همچنین، اینترنت بیسیم (Wi-Fi) برای استفاده بیماران و همراهان فراهم شود.
- سیستمهای اطلاعات بیمار: بخش باید به سیستمهای مدیریت اطلاعات بیمار مجهز باشد تا پرسنل بتوانند به سرعت به اطلاعات پزشکی بیماران دسترسی داشته باشند.